目次
- 爪水虫(爪白癬)の効果的な治療
- 爪白癬の白癬菌(真菌)は爪の深部にいる
- 真菌の巣になった爪を削って、爪の最深部を露出させて外用を塗布しよう
- 爪水虫(爪白癬)の原因は?
- 爪水虫をあなどるな。放置すると危険な場合も。
- 分厚くなった爪水虫の効果的な治し方は?
- 陥入爪の手術について(具体的な流れ)
- 指ブロックによる麻酔
- 食い込んだ爪の除去と爪母の切除
- 欠損腔の縫合閉鎖
- 術後の流れ
- インソールの適応について評価を
- 外反母趾を楽にしたい!インソール治療と靴の選定
- 外反母趾のつらい症状
- 外反母趾によくある訴え
- 外反母趾の病態
- 外反母趾の治療
- 開張足について
- 扁平足について
- 外反母趾にはインソール療法と靴の選定が重要
- タコ(胼胝)やウオノメ(鶏眼)が出来る原因
- どうやって治療するか
- 足底腱膜炎とはどういう病気?
- 足底腱膜炎はどうやったら治る?
- インソール+運動療法・マッサージが重要
- タコ・ウオノメと思っていたら違った
- 尋常性疣贅(ウイルス性のイボ):良性
- 表皮嚢腫(粉瘤):良性
- 有棘細胞癌:悪性
- LINE公式アカウントに「友だち登録」おねがいします!
爪水虫(爪白癬)の効果的な治療
足の爪が濁っている。
足の爪が分厚く変形している。
足の爪の周りに白い粉がついて、一部が崩れてくる。
そういう症状でお悩みの方、爪の水虫の可能性があります。
「足の爪がいつの頃からか分厚く濁って変形を伴うようになってきた。靴下に引っかかると痛いし、靴であたって痛む。隣の指に爪が当たるようになった。
なにより爪の濁りが気持ち悪い。ネットで調べたら、どうやら「爪水虫(爪白癬)」らしい。早速皮膚科を受診したところ、やはり当たりで外用薬を処方してもらった。
毎日毎日、爪にマニキュアを塗るように塗布するように言われた。
指示されたとおり毎日塗ってはいるが、まったく改善する気配がない。3ヶ月、半年、1年経過し、真面目に塗り続けたが、これって1年前と同じじゃない・・・?」
こんなエピソード、実はよく聞きます。軽症の爪白癬であれば外用塗布だけでも改善が見込めますが、分厚くなってしまった爪白癬ではなかなか薬が深部に届かず、塗っても塗っても改善していかない場合もあります。
爪白癬の白癬菌(真菌)は爪の深部にいる
爪白癬の真菌は爪の最深部に巣をつくるように存在します。外用薬は爪に浸透していき、深部の白癬菌に効いてくれるはずなのですが、爪の分厚さは十人十色。分厚くなってしまった爪白癬には、1年塗っても2年塗っても改善しない場合もあります。
どんどんひどくなっているような方には、「フットケアドリル」による爪甲除去術が有効です。
真菌の巣になった爪を削って、爪の最深部を露出させて外用を塗布しよう
治りにくい爪白癬の有効な対応法は「分厚くなった爪を削って、爪白癬の巣を露出させてから外用を塗布する」ことです。爪を削るドリルで、表面からじわじわと削り、爪を薄くしていきます。
厚みがなくなった爪には、外用薬も浸透しやすくなり、非常に効果がでやすくなります。フットケアで爪を削り、外用を継続して3ヶ月ほどすると一番根っこの部分(後爪郭)から爪が前に伸びてきます。新しく生えた爪が濁りが少なく平坦らな爪になっていれば、除菌成功の可能性があります。
油断せずに外用薬を塗布しながら半年ほど伸ばし、残った爪もフットケアで整えながらきれいに生え変わらせていきます。
爪白癬は治療を諦めずにしっかり対応しておかないと、徐々に爪が蝕まれていき最終的には爪下の膿瘍を生じたり、骨髄炎に移行して足指切断にまで至ることもあります。そうなる前に是非治療しましょう。
爪水虫(爪白癬)の原因は?
爪水虫は医学的には「爪白癬」と言われる、カビ(真菌)による感染症です。爪白癬になると、爪が徐々に濁り、分厚くなり、白い粉のようなクズが付着するようになります。
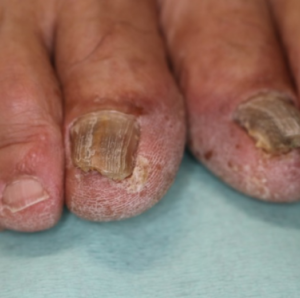
見た目はこの様な濁った爪、分厚い爪、まわりに白い粉が付着するような状態になります。放置していくと徐々に爪は変形して、最終的にはセミの抜け殻のような分厚い爪になってしまうことがあります。
変形の仕方は様々でときには巻き爪のような変形になり痛みを伴うこともあります。

爪水虫をあなどるな。放置すると危険な場合も。
爪水虫はそれほど急には進行しません。命に影響するような状況になることもごく稀です。
しかし、高齢者の方や免疫低下している方などで爪水虫をきっかけとして足に蜂窩織炎を生じたり、分厚くなった爪を引っ掛けたりするきっかけから、足趾の難治性潰瘍を生じたりすることがあります。
爪水虫により足の親指の爪が分厚く変形した状態で放置していると、階段で引っ掛けて爪の下がめくれ、血が溜まった状態になり、そこに細菌感染が生じてしまうことがあります。困って来院されたときには母趾全体が腫れていて、爪のすぐ下にいる骨まで溶けている状態、骨髄炎になってしまいます。
そういう場合は足全体に感染が及ばないように、入院で母趾の切断術を行います。
分厚くなった爪水虫の効果的な治し方は?
一般的には皮膚科など受診されると、まず爪水虫の検査を行い、顕微鏡で菌が確認されたら塗り薬での治療をスタートします。軽症の爪水虫ならそれで治癒することもありますが、白癬菌は爪の一番深部に多く存在するため、上から塗布するだけではうまく浸透せず、なかなか効果が見られません。
分厚くなった爪水虫の爪に対しては、まずはフットケアドリルによる爪の削除処置を行います。彎曲・肥厚した爪を9割以上削除して、爪のレールの部分だけ薄く残します。そこに塗布型の爪水虫用の外用薬を使うと、非常に効果的です。見た目も即時的に良くなるので、お勧めです。
爪甲除去のときに白癬の顕微鏡検査を行います。白癬が陽性であれば塗布タイプの白癬治療薬を使用します。爪の外用薬にもいくつか種類がありますが、「クレナフィン(科研製薬)」をよく処方しています。フットケアで削ったあとの残った爪にも爪白癬は残存しており、塗布した薬剤が染み込んで効果します。
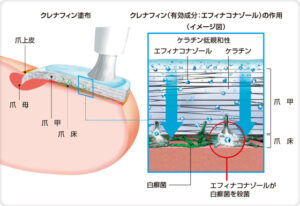
まずはフットケアドリルによる爪甲除去を行います。そして自宅ではクレナフィンによる薬物療法を継続しながら3−4ヶ月ほど爪の生え方を観察します。
爪の基部がきれいになって生えてくれば除菌成功です。先端に伸びてくるまで観察しながら、追加でフットケアが必要なら再び1−2回ほど削る処置を加えます。
この方法で、6ヶ月ほどでかなり爪の状態は改善する方がほとんどです。爪による悩みがなくなり、患者様の満足度は非常に高くなります。
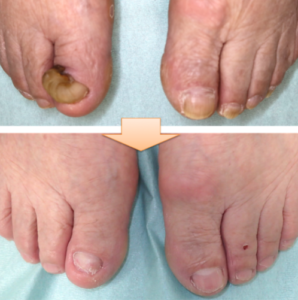
陥入爪の手術について(具体的な流れ)
足の爪が食い込んで痛くなること、ありませんか?
陥入爪は「爪の側方が陥入して皮膚に食い込んで痛みがでる」状態です。深爪がきっかけになったり、爪のささくれを手でひっぱってちぎったりすると、その切れ端が食い込んで生じたりします。
陥入爪は形成外科で治療できます。軽傷では軟膏治療やテーピング療法などで治ることもありますが、病院にまで来院される方は大抵1−2ヶ月ほど治癒しないなど、比較的陥入爪が慢性化した状態の方が多く、手術治療の適応になることもあります。実際に陥入爪の手術が決まったという前提のもとに、手術治療の流れについて説明します。
指ブロックによる麻酔
手術室に入室されたら、まず足指の麻酔から始まります。
1%キシロカイン麻酔を10mlのシリンジで25Gの針を用いて指ブロックという麻酔を行います。これは指の付け根に直接針を刺して麻酔薬を注入する麻酔法です。
患者さんが痛みを感じるところはここだけなので、なるべく痛みがないように色々配慮しています。指の神経は主に足指の裏側に2本と、背中側に2本、合計4本あります。足指の背中側、指の付け根より注射を刺し、背側神経を1本局所麻酔します。
注射は針を刺す時と、薬液を注入するときが痛みを感じます。1回目の針刺しから、針を抜かずに反対側の背側皮膚と同じ側の足裏側の皮膚に針を進めて皮膚を裏側から麻酔します。こうすることで次に針を刺す痛みを緩和できます。
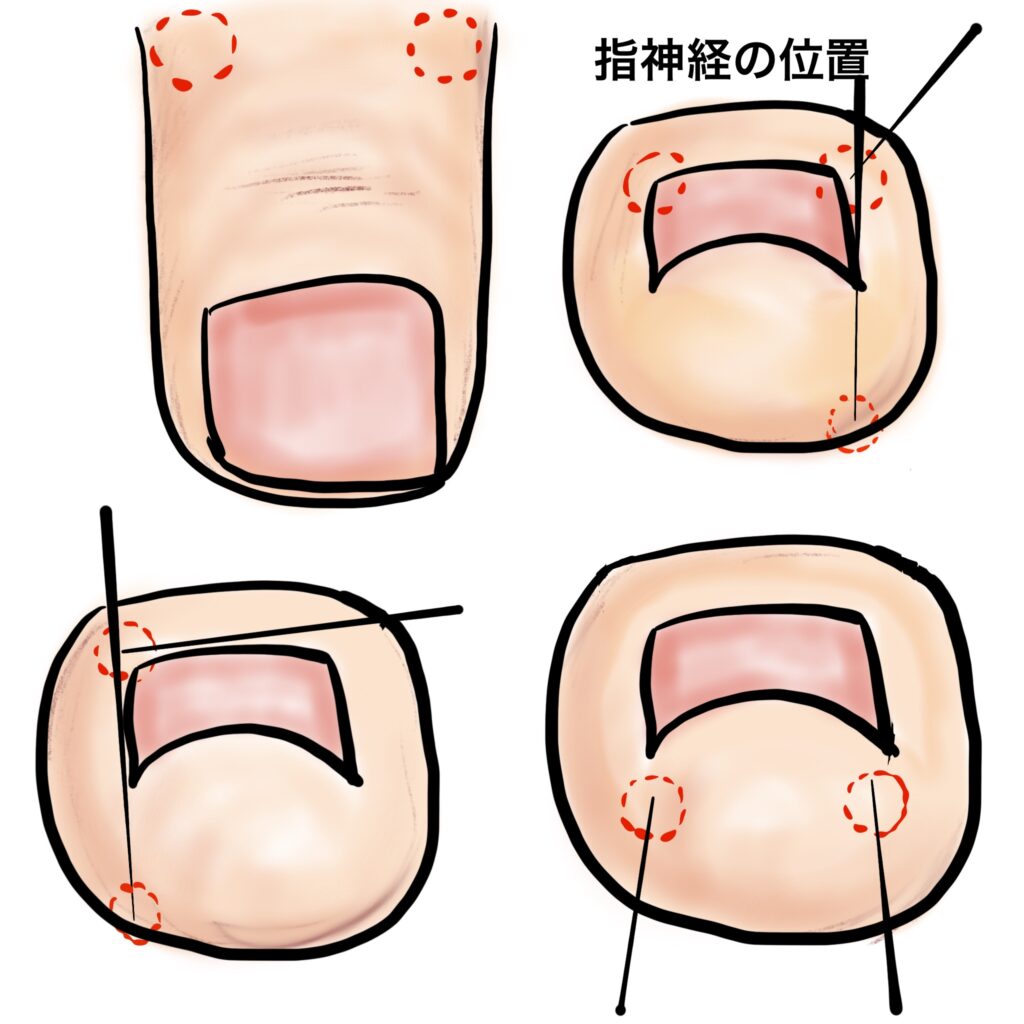
2回目は背側の反対側から背側神経2本目の麻酔を行いますが、先に行った麻酔が効いていればこれはまったく痛くありません。その穿刺のまま同側足裏側の皮膚も麻酔します。
あとは足裏側の麻酔が効いているところから針を刺して、足底指神経2本を麻酔すれば4本とも麻酔終了です。これも先に皮膚麻酔を効かせているので痛みはほとんどないはずです。
うまく指麻酔を行うと、最初の1回のみの針刺しの疼痛だけで他はほとんど痛みなく完了します。「他の病院」で荒っぽい指麻酔を経験したことがあるような人であれば、その痛みの違いによく驚かれます。子供でも我慢できます。
食い込んだ爪の除去と爪母の切除
手術はまず爪の食い込んでいるところを除去して、爪の「根っこ」にいる爪母と呼ばれる爪を作る細胞をとってしまうところから開始します。爪を除去する幅は陥入の程度や爪の弯曲の程度によって変えていますが、一度細くしてしまうと戻せないので、若年者の場合は慎重に切除幅を決定します。
爪母は爪の根っこの奥に存在します。これは11番と呼ばれる先の尖ったメスで皮膚を傷つけないようにくり抜くように除去します。
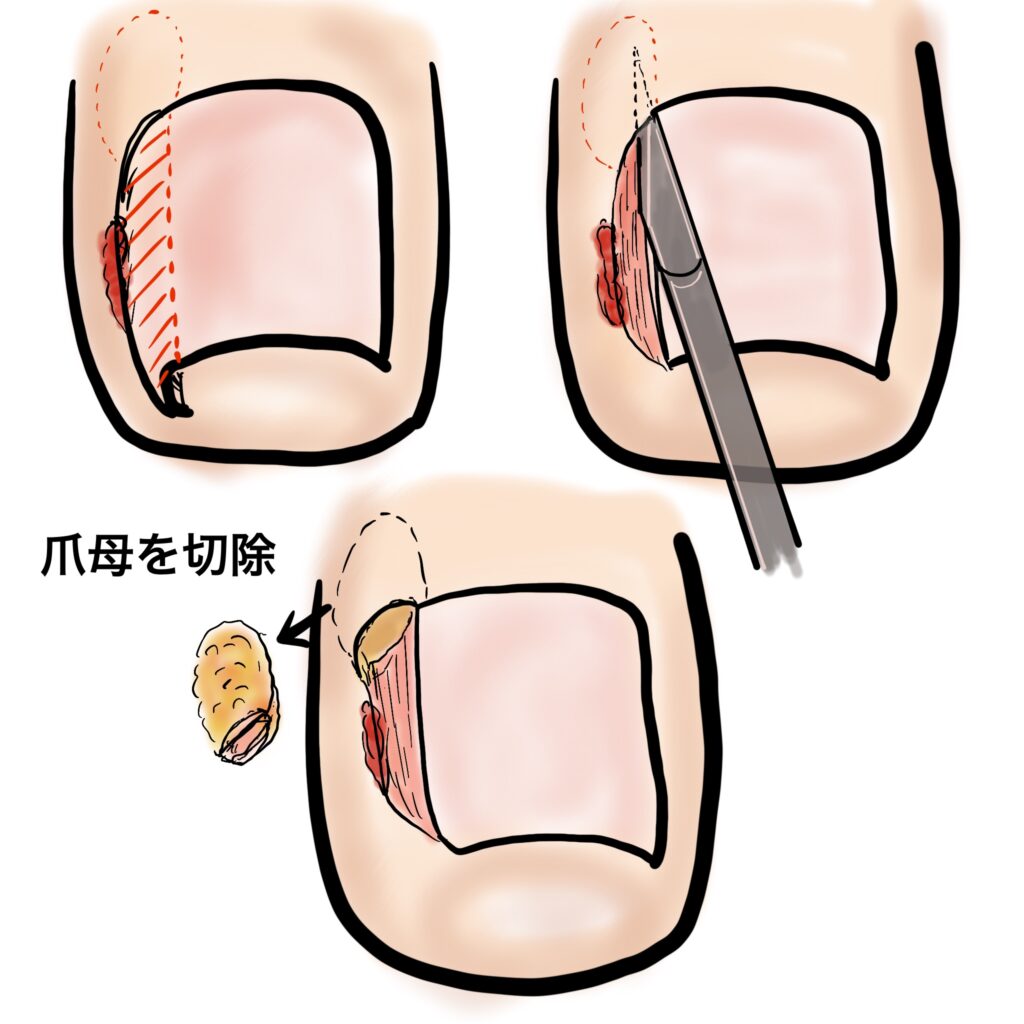
こうすることで爪がその切除した幅分だけ生えてこなくなります。爪を抜くだけでは、半年もすると同じところに爪が生えてきてしまい再発する可能性があるため、爪母をうまく切除することが大切です。
フェノール法という薬品で爪母を焼灼する方法をされることもあります。私も過去に行っていましたが、フェノールはあくまで「薬品による細胞の腐蝕」であり、メスで切除するような確実性に欠けます。焼いたところは火傷状態なので治癒が遅れたり、思った以上に焼けてしまうことや、焼き足らずに再発することもあります。11番メスで確実に爪母を除去する方法(狭いスペースですが肉眼でも確認できます)に変えてからは、しっかり取り残しなく爪母を切除できるので、安心感があります。火傷状態でもないので、その後の治癒が安定しているので、最近では全例この方法で行っています。術後follow upも行っていますが、後遺症が出ているような症例はありません。
欠損腔の縫合閉鎖
爪母を切除したところは5−6mm程度の空洞になっています。先に述べたように火傷の傷ではないので、そのままでも埋まって治癒するのですが、術後の出血など見られるので、圧迫と欠損腔の閉鎖を目的に縫合します。
欠損腔を含めて皮膚側からマットレス縫合という縫い方で縫合します。欠損腔ごと糸で縫い縮めるような形になります。小さな腔なのでだいたい1−2針で閉鎖できます。最後に爪と皮膚を針で寄せて出口も完全に塞いでしまい、出血をなくします。
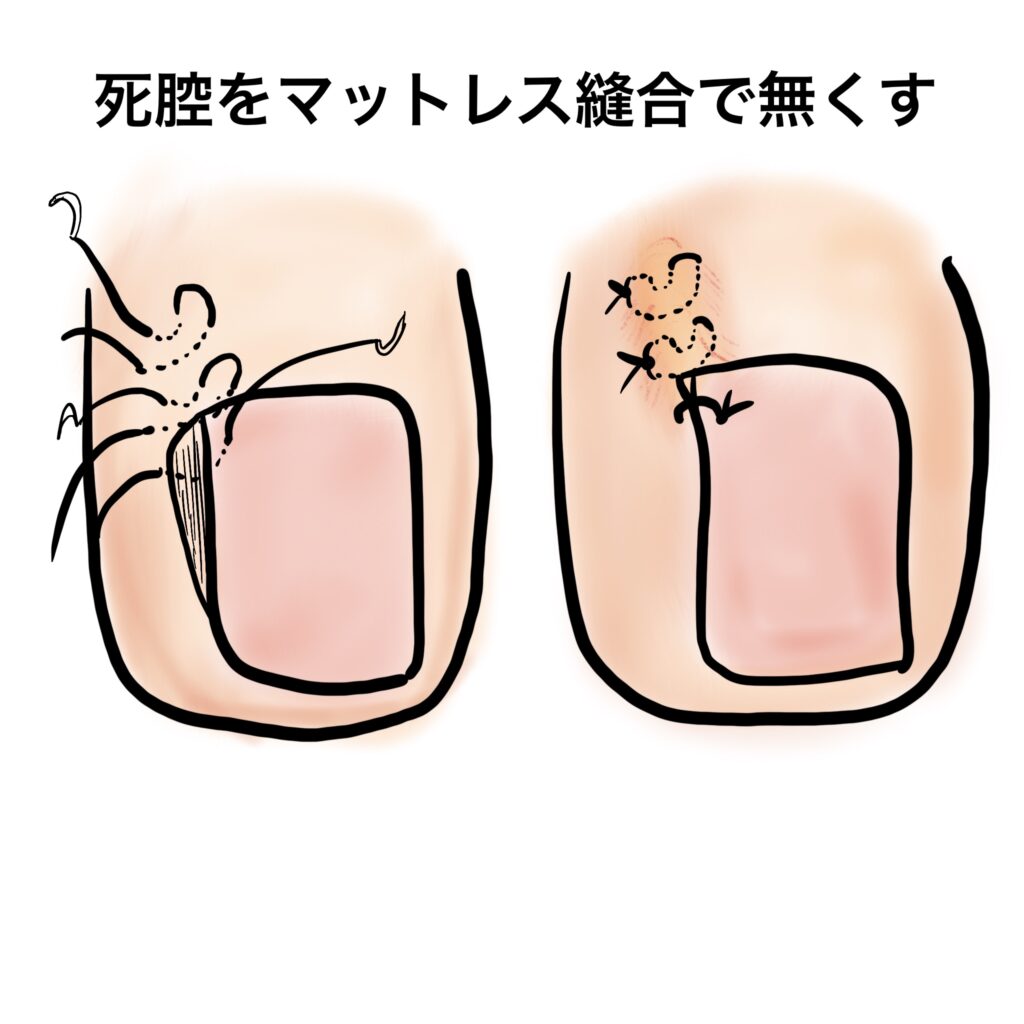
ほとんど出血しませんが、万一滲み出るような出血があった場合は、その場でガーゼを当てて5分ほど圧迫すれば完全に止まります。完全に止まった状態を確認してからガーゼ保護などのドレッシングを行います。
まだ出血がつづいているのにガーゼ保護してしまうと、そのあと帰宅するときに足に力がかかり、だいたい会計をしているころにガーゼに血が滲み、戻ってこられます。そうならないように、しっかり止血を確認して、帰宅に問題がないようにガーゼ圧迫もきっちり行います。
術後の流れ
手術当日のガーゼ圧迫は翌日夜まではそのままにしておいてもらいます。翌日夜の入浴は「シャワー浴」だけで対応してもらいます。ガーゼは外して構いません。傷のところもシャワーで洗浄し、もらった軟膏を塗布して、絆創膏(指を覆える少し大きめのもの)で保護します。
絆創膏は「一番安いタイプにしてください」とよく説明しています。最近「キズパワーパッド」のようなハイドロコロイド被覆材が「傷が早く治る」と宣伝され一般販売されています。こういった術後の傷にハイドロコロイド被覆材を用いると、浸出液が吸いきれなく、過浸軟になって感染を生じたり、縫合糸が被覆材にくっついて剥がすときに糸がほつれたり、値段も高かったりと、色々弊害があります。とにかく「安い絆創膏」で問題ありません。代わりに毎日傷を洗浄して、新しいものに交換してもらいます。浸出液が多い時は1日2回交換しても構いません。
だいたい1週間後くらいに傷の縫合糸は抜糸します。爪母を切除した内腔はまだ1週間くらいでは塞がっておらず、術後2−3週くらいまで傷から汁がでるのが続きますが、徐々に塞がって治癒していきます。
患者さんは爪の食い込みの痛みから解放され、ジュクジュクした不良肉芽もなくなり快適になります。
インソールの適応について評価を
陥入爪が治癒したら全て終了ではありません。原因について考察して、再発しないように後療法についても考慮します。陥入爪は若年者の場合は深爪やささくれいを除去した状態から爪の棘ができて、それが原因で悪化していきます。
単純に爪の棘だけの原因の場合は「陥入爪手術」で治癒したら、今後は爪のささくれを無理にひっぱらないように指導するくらいで安定します。
調べておきたいのは、母趾にかかる荷重が足らない「浮き指」という状態です。扁平足や外反母趾、開張足の関節変形がある場合、足底側に荷重がかかりすぎ、指に力がうまく入っていないバランスの不良を伴います。荷重時レントゲンを上から、横からの2方向で撮影し、足の変形について評価します。
当院では若年者の陥入爪患者、とくに長期難治化している方々には8割くらいの率で扁平足や開張足の変形が見つかります。こういった場合、陥入爪の治癒したあとにインソール療法を提案し、ご希望がある場合はインソール(必要なら4Eくらいの横幅の広い靴も)を作成します。
作成後1ヶ月はフットケアに特化した運動療法を週1回で指導して足の変形とバランスを矯正します。
後療法まできっちり行って、陥入爪はようやく安定します。たかが爪ですが、完治を目指すと上記のような流れがオススメです。
外反母趾を楽にしたい!インソール治療と靴の選定

外反母趾でお困りの高齢者は大変多くおられます。年齢とともに背中が曲がってきたり、膝が曲がってきたり、そういった老化現象の一つとして、足の骨格の歪みは高齢者に特有の疾患として広くみられます。
一度生じてしまった外反母趾はそう簡単には元に戻りません。特に年齢とともに生じてきたものについては、ある種の老化現象ですので、うまく共存していくことをお勧めします。外反母趾の足の痛みを緩和させ、これ以上進行させない方法を解説します。
外反母趾のつらい症状
外反母趾とは名前のごとく、足の親指が付け根から「くの字」に曲がり、外反している状態をさします。見た目の変形がインパクト強く、親指のあたりを気にしてしまいます。当然親指の付け根あたりが痛くなることもありますが、実際には足の中央が痛くなったり、小指側が痛くなったり、踵や土踏まずのあたりに痛みを感じる方もおられます。
外反母趾によくある訴え
・若い頃にヒールの高い、先が細い靴を履く事が多かった。
・60代になり気がつけば外反母趾になっている。
・形は気にしなければいいのだが、靴と足が上手くフィットせず母趾の出っ張った部分が靴にあたって痛む。
・とくに足底の前方中央に硬い胼胝が出来ており、碁石をふみつけているような痛みが辛い。長距離出歩いたときには第2〜4指のあたりに痺れのような感覚がでてきてさらに痛む。
・足底の痛みだけではなく、膝下から足全体的に疲れやすくなったような気がする。大型ショッピングモールなどを歩き回った日にはたいてい夜中に足がつる。
こんなエピソードに思い当たることはありませんか?
外反母趾の病態
外反母趾は足底の筋肉や靭帯・関節の歪みなど様々な要素が組み合わさり生じる病態です。
足底の横アーチ・縦アーチが有名ですが、横アーチが崩壊し、平坦化していくと、足の第1〜5中足骨の隙間が扇を広げたように広がり、「開張足」となります。アーチ構造が乱れることにより足部の体重バランスが崩れて、歩行の姿勢が乱れ、とくに本来浮いているはずの前足部中央に荷重がかかりすぎるようになり、前足部の胼胝を生じます。
ひどくなると前足部の荷重により足底側の足指神経を障害し、足指のしびれ感・痛みにつながります。(モートン病とも言います)
横アーチが広がることに加え、女性用の先が細い靴を履いていると母趾が内側に圧迫されて、徐々に母趾基部がくの字型に曲がってくることになります。母趾が外反していくので「外反母趾」です。
母趾の屈曲はあくまで結果であり、根本的には横アーチの崩壊であり、そちらに対応していくことが治療に繋がります。
外反母趾の治療
何を治したいのかが大切です。
形・見た目を治したいなら「手術治療」になるでしょう。でも根本的な横アーチの乱れはそのままです。
よく「外反母趾は手術で治してもらったけど足のうらに胼胝ができて痛いので」受診される方がいます。偉い先生が手術してくれたそうで、「私の手術にはインソールなんかいらない」と言われたとのことです。コメントしづらいですが、そういう患者さんには、あまり多くは言わずにインソール治療を勧めます。そんな状況、もう何回経験したでしょうか。
その偉い先生のところでは相談できないんですよね。なので偉い先生も気が付かないのでしょうか。自分の手術の術後に患者さんが足の裏の胼胝で悩んで他院にかかっていること。
痛みを和らげたいなら「インソール治療」と「足にあった靴の選定」、それらを利用した「運動療法」が大切になります。
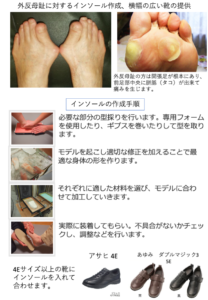
インソールを用いて足底の乱れた荷重バランスを正しい荷重バランスに修正します。横アーチが扁平化している方は、採型した足型で石膏モデルを作り、足底を少し押し上げるようなインソールを作成し、横アーチを補正します。
インソールの作成は「義肢装具士」におまかせになりますが、医師の意見も反映させ、義肢装具士とコミュニケーションをとり、素材の選び方や矯正度合いの程度などをその患者さんにあわせていきます。
とくに年齢に応じて足底の素材選びは大切です。若い方、よく歩く方には比較的固めのインソールを、高齢者には柔らかめのインソールを推奨します。
インソールだけではなく靴も大切です。患者さんの足の縦の長さだけではなく、横幅の広さ、甲の高さ、手の不自由さ、紐を締め直すことが可能かどうかなど、様々な要素を考慮して、最適な靴を選定してあげることも治療の一環だと考えます。
インソール・靴ができたら終わりではありません。逆にここがスタートラインです。その靴とインソールを履いて、足底の筋肉をほぐして、うまく機能させていくマッサージと運動療法をすることが非常に重要になります。
足底の筋肉をほぐして、足底筋群、足関節周囲の筋群をしっかり鍛えるような運動メニューを少なくとも1ヶ月はしっかりトレーニングしていきます。なれてくれば自分で出来るので1ヶ月以上は希望似合わせていけば良いと思います。
健康な足は健康な生活を保つために必須です。足似トラブルがある生活は、一気に質が下がります。いま外反母趾があるかたは10年後15年後にそれがどうなっているのかをよく考えておきましょう。家の柱の基礎がぐらついているようなものです。
開張足について
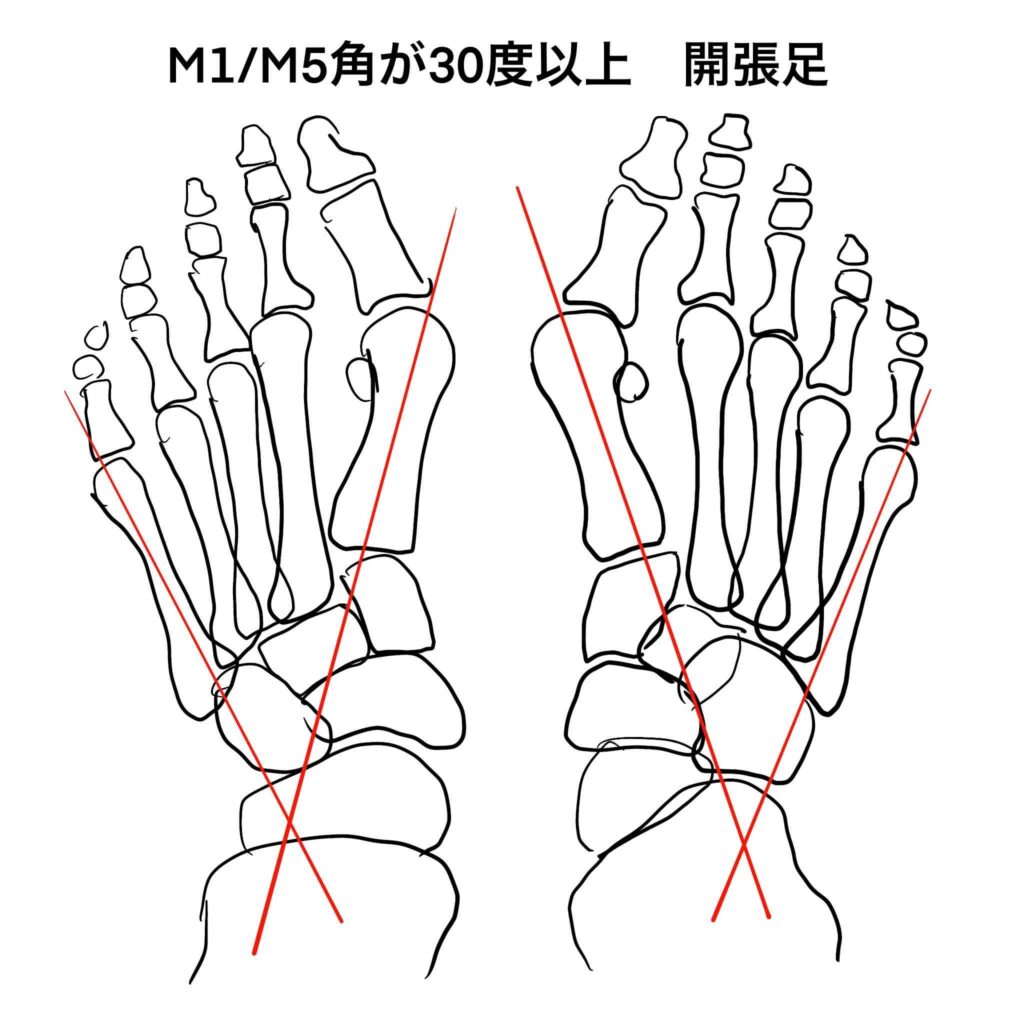
外反母趾は母趾の関節変形に注目した病態の捉え方ですが、母趾だけが変形しているわけではありません。足の足根骨・中足骨の関節が色々ゆるみ、「開張足」を生じた結果、外反母趾がひどくなっている場合が、多くの患者さんに見られます。足のひらにあたるところの骨(中足骨)が扇を広げるように開張するような変形が生じた結果、母趾の基部がくの字に変形します。
開張足の診断はレントゲンの評価がわかりやすいです。荷重をかけながら正面撮影でレントゲンをとり、上記のイラストのように第1中足骨と第5中足骨の軸が交わる角度をM1/M5角といい、これが30度を超える状態が開張足です。「横アーチの乱れ」とも表現します。
中足骨が開張するのは、年齢とともに骨間を支えている筋肉・靭帯が緩んでしまい、ハイヒールのような足関節に負担のかかる靴を長期に履いていると特に高度な変形を来すことになります。
扁平足について
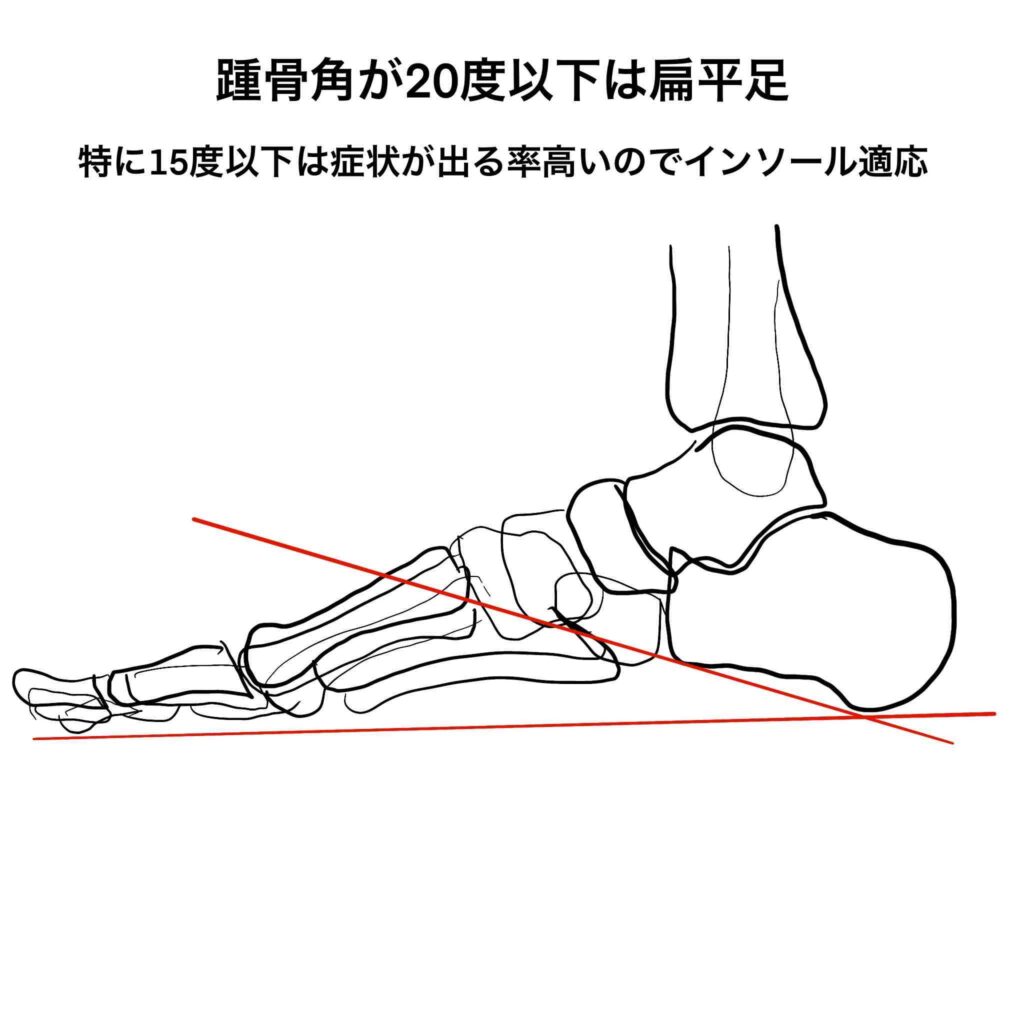
開張足と同時に評価したほうがよいのが、扁平足です。
荷重をかけた状態で、横からレントゲンを撮影します。上記のイラストのように足底の接地面の水平線と、踵骨の聳立した接線との交差する角度が20度以下になると扁平足です。15度以下になると胼胝を生じたり、母趾の浮き指から陥入爪を生じたり、足底腱膜炎を生じたり、なんとなく足が疲れやすかったり、いろいろとトラブルを生じます。「縦アーチの乱れ」とも表現します。
外反母趾にはインソール療法と靴の選定が重要
外反母趾の治療として手術療法も見受けられます。しかし母趾の外反を手術で強制するやり方だけでは全体の変形の修正やバランス改善は得られず、結局見た目の治療にしかならず、そもそもの悩みのタネであった足裏の痛みは改善されません。
外反母趾の病態・疼痛の原因をよく考えて、最も高齢者の外反母趾に適した治療としては「インソール療法」と「足にあった靴の選定」であると考えます。
我々は外反母趾の患者様の治療として
①荷重時のレントゲン撮影で開張足、扁平足、凹足の評価
②レントゲン、フットプリントでの評価からインソールの採型、作成
③足の縦サイズ、横幅サイズに応じた、適切な靴の選定
④自宅でのリハビリテーションの指導
を行っています。
インソールの作成は保険診療です。装具になりますので、一時全額負担になりますが、書類を市役所に提出することで自己負担額に応じた返金を受けることができます。
外反母趾でお悩みの方、外反母趾に色々治療したが症状が上手く取れないという方は一度フットケアに力を入れている形成外科にご相談ください。
タコ(胼胝)やウオノメ(鶏眼)が出来る原因
タコは医学的に「胼胝(べんち)」と言います。ウオノメは「鶏眼(けいがん)」です。角質の分厚い足の裏や手のひらなどに、繰り返し刺激が加わると、反応性に角質が分厚くなり固くなります。
足の裏にタコやウオノメができるときは、大抵の場合その部位に荷重がかかりすぎていることが原因です。
繰り返し同じ場所に荷重がかかることで、体の防御機能として角質が肥厚するのです。
手のひらのタコはスポーツや通学のカバン、仕事の繰り返し刺激などで生じます。
足の裏のタコは開張足・扁平足といった足の骨格の歪み、体幹の歪みから体重バランスが乱れ、荷重のかかり方が不均一となり生じます。女性の場合はヒールが高い靴や先のスリムな靴を履くことで足のアーチ構造がみだれて、骨格の変形が生じ、結果としてバランスの乱れにつながりタコとなって現れます。
どうやって治療するか
治療の1つは、「現場の治療」です。すなわちタコを物理的に削って減らすという治療、柔らかくして痛みを緩和する治療です。単純に削ってしまうということになります。即時的に痛みはとれますが、根本的な原因が治っていなければ、すぐにタコは再燃します。
2つめは、「原因の除去」です。こちらが根本的な治療となります。まずは原因がどこにあるのかを探ります。手のタコの場合は日常的な習慣(仕事やスポーツ)によることが多く、タコにかかる負担を減らせば改善します。
足の場合は「毎日の歩行」で負担がかかる場所なので、「負担をなくす」ということは困難です。歩かないわけにはいかないからです。足のアーチの乱れをチェックし、足底のアーチに合わせたインソールを作成します。
私はインソール治療は役割が2つあると思っています。超高齢者向け(あまり歩かない高齢者)の「アーチに添わせてクッション性を高めて荷重分散を図るインソール」と、若年〜中年者向け(まだまだ歩行機能が元気な高齢者)の「変形したアーチを矯正して正常な動きに誘導するインソール」です。
年齢や歩行機能に応じて、義肢装具士と「インソールの矯正度合い(高さ)」や「足底の素材のやわらかさ」を変えています。医師の意見と義肢装具士の意見をすり合わせて、患者さんの足底の変形や環境・状態にあわせた装具を提供しなければ解決しません。
足底腱膜炎とはどういう病気?

簡単に言えば、「足底にある靭帯に炎症が生じている状態」です。足裏に負担がかかるような運動・作業を長時間行うと、足底の靭帯(足底腱膜)に炎症が生じ、踏み込む動作を行う度に「痛み」を生じます。これが足底腱膜炎です。
痛み方の特徴としては「朝起きた時、1歩目の歩き出しで足の裏に痛みが出ることが多く、しばらく我慢して歩いていると馴染んできて痛みが減っていく」と言われることが多いです。しかし患者さんによって感じ方は色々ですので、一概に朝の起きたてが痛むとは限りません。
足底腱膜は足底の縦アーチ構造をつなぐ靭帯であり、運動時の衝撃をバネのように和らげる作用があります。過剰な負荷により足底腱膜に微小な断裂や炎症を生じた状態が「足底腱膜炎」です。炎症が治るまでは時間がかかります。治療について解説します。
足底腱膜炎はどうやったら治る?
治療の原則は「原因」に対して「対処」することです。足底腱膜炎の原因は「アーチを保つための足底腱膜に過剰な負荷がかかっていること」です。
ではその原因は何なのでしょうか?
1つはアーチ構造の経年的な劣化です。縦アーチの劣化は「扁平足」です。縦アーチだけが問題ではなく、横アーチの劣化でも結果として縦アーチに負荷がかかることがあります。横アーチの劣化は「開張足(外反母趾も含める)」です。縦・横アーチ構造の破綻により、足底の靭帯に負荷が過剰にかかり、足底腱膜炎につながります。
原因に対処するためには「インソール(足底板)」の作成が推奨されます。各個人に合わせて、足型を採取しそれに石膏を流し込んで石膏足モデルを作成、それを目安に足底アーチを適度にサポートさせるようなインソールをオーダーメイドで作成します。レントゲンで縦アーチ、横アーチの乱れがあり、足底腱膜炎の症状を有する方であれば「病気」として扱われるため、保険診療でインソールの作成が可能です。1年半に1セット(左右)を作成することが可能です。
もう一つは「過度な負荷」でしょう。アーチ構造に問題がなくても、スポーツや趣味、仕事(作業)で度を超えた負荷がかかった場合には足底腱膜炎は誘発されます。これについては、運動・業務を一時休止して足底を休めるということが治療につながります。
インソール+運動療法・マッサージが重要
インソールは作成するだけですぐに効果がでるものではありません。若干足底アーチを押し上げるような構造になるので、慣れていないうちは長時間装用するとアーチの痛みを生じます。そもそも足底腱膜炎の症状が強い方は、まずは休息をとって炎症を引かせてからインソールを装用開始し、足底のマッサージなども織り交ぜながら、少しずつ運動療法をしていくことが必要になります。
外反母趾の方も、足底の痛みを生じて来院されることがあります。外反母趾は横アーチの破綻からの開張足がベースになっていることがほとんどです。横アーチが乱れるため第3中足骨の骨頭あたりに負荷がかかり、地面との接地面に胼胝を形成するようになります。当然、縦アーチにも牽引力がかかり、足底腱膜炎を誘発することがあります。治療は同じくインソール療法ですが、純粋な足底腱膜炎と異なり、横アーチの破綻からの足囲拡張があるので、フットウェアの調整も重要になります。
タコ・ウオノメと思っていたら違った

足の裏にいつのまにか出来たシコリ。タコやウオノメと思って放置しているとどんどん大きくなって痛みが出始めた、そんな経験ありませんか?
タコやウオノメは足の裏の皮膚に繰り返し刺激がかかることにより、角質が反応性に肥厚した状態です。
外反母趾や扁平足・開張足など、足の骨格が変形して、体重のかかるバランスが偏り、一点に集中した場合に発生しやすくなります。靴があっていなくて、足先が当たっていたりする場合にも生じます。タコやウオノメはインソールによるバランス修正や、自分の足に合った靴の選定を行うことで改善します。削っただけでは再発しやすいので、必ず原因を探り、改善することで、削った後に再発しにくくなります。
タコ・ウオノメはそれほど慌てることはありませんが、中には「タコ・ウオノメ」と思いこんでいて、実際は別の病気だったケースがあります。いくつか紹介します。
尋常性疣贅(ウイルス性のイボ):良性
子供の足の裏などに小さい点のような硬いデキモノがプツプツと存在している場合、ウイルス性のイボ(尋常性疣贅)の可能性があります。
子供はあまりタコはできないので、気がつきやすいのですが、中高齢になると「イボ」よりも「タコ・ウオノメ」のほうが身近になり、それほど気にせず放置されていることがあります。特徴は表面がイガイガした凹凸ができており、赤い点々(血管)が透けて見えているなど、いくつかあるのですが、一般の方には普通のタコ・ウオノメとウイルス性イボは見分けがつきにくいかもしれません。
ウイルス性イボは液体窒素で焼灼する治療が一般的です。ドライアイスで凍らせて、ウイルスを皮膚の細胞ごと死滅させてカサブタにしてしまう治療です。外来で5分もあればできる治療で、そのまま歩行して帰宅することができます。2週間後くらいに再診し、角質を除去して残存を確認します。まだ基部にウイルス性イボが残存していれば、再び液体窒素の治療を行います。うまく反応すれば2−3回の治療でほぼ完治に至ります。
小さい病変ほど治療しやすいので早めに受診しましょう。ウイルス性イボも大きくなってしまうと治療が効きにくくなり、難治化します。足の指の間や足裏に発生してしまうと痛みの原因にもなりますので、気になったら早期受診をお勧めします。
表皮嚢腫(粉瘤):良性
足底の表皮嚢腫(粉瘤)は表面から見た場合はほとんどタコ(胼胝)と変わりありません。それもそのはず、実際は表皮嚢腫が足底にできると、その異物としての硬さにより足底表面にタコ(胼胝)を伴うので、実際にはタコ+表皮嚢腫という状況になっています。
通常のタコ(胼胝)の治療を行ってもなかなか改善しない場合や、触った感じがかなり皮膚の深くにまでシコリができているような状態のときに疑います。エコーやCT・MRIといった画像検査を行うと皮下に嚢腫が存在しているのが明確になります。
これも放っておくと徐々に大きくなるため治療した方がいいのですが、ウイルス性イボのように簡単にはいきません。
表皮嚢腫は皮膚がまくれ込んだ袋のようなものであり、袋を取り残すと再発するので、一塊で摘出する必要があります。局所麻酔の手術などで、皮膚の一部と深部の袋状の組織を摘出し、創部を縫合閉鎖します。
手や体の表皮嚢腫(粉瘤)であれば、局所麻酔で日帰り手術にて簡単に治療が可能なのですが、足底の表皮嚢腫の場合は加重がかかる場所の手術になるので、色々と気を配らなくては最悪の場合、縫合した創部が離開してしまいます。
術後2週間で抜糸になりますが、1週間はなるべく浮かせるように松葉杖を使ったり、高齢者の場合なら松葉杖を使うほうが危険なので入院・車椅子移動での安静などを試みたりします。
抜糸後も足の裏の傷は踏みしめるたびに痛みが出たり、同部位が硬く瘢痕・胼胝になってしまったりすることもあるので、術後に体重分散も考慮してインソール治療や靴の調整などを行います。
単純な「できもの(皮下腫瘍)」なのですが、場所が悪いと治療も手間がかかります。
きちんと管理して対応すれば、トラブルも無く治っていきます。
有棘細胞癌:悪性
「足の裏のタコから血が混じった汁が出る」という訴えで患者さんが来院された場合、形成外科医としてはかなり慎重に対応します。
皮膚癌の可能性があるからです。中には靴擦れなどのこともありますので、まずは状態を観察して経過を聞きます。数ヶ月治っていない、中央が崩れるような潰瘍になっている、悪臭を伴うなどの場合は、悪性を疑いデキモノの辺縁から一部皮膚を切除して顕微鏡の検査に提出します。(病理組織検査)
この検査は局所麻酔をわずかに注射して2−3mm程度の皮膚を切り取り、1−2針縫合するだけの検査なので外来で5分ほどで終わります。
検査結果には約1週間必要です。翌週まで絆創膏の処置を行い、結果をみて対応します。ただのタコ(胼胝)の靴擦れの場合もありますが、万が一悪性のもので合った場合には、ガイドラインに従って腫瘍の境界からある程度マージンをとって完全切除しなくてはいけません。転移の精査も必要になります。
皮膚癌は悪性であっても、手順を間違えず正しく対応していけば完全治癒を目指せます。放置していると、どんどん大きくなったり、全身に広がったりしますので、気になる方は形成外科に受診しましょう。
LINE公式アカウントに「友だち登録」おねがいします!
当クリニックに受診・相談を考えておられる方は、是非「LINE公式アカウント」に友だち登録お願いします。本サイトへのアップデート情報や、ホームページの更新情報、クリニックの最新情報や自費治療の限定クーポンなどの配信も行って行く予定です。以下のボタンをクリックすると、今なら開院限定「自費治療10%offクーポン」が貰えます。(開院〜8月末まで使えます)
今後も様々なお得な情報や、お役立ち情報を発信していこうと思っていますので、是非ご登録ください。